3.病院を受診してみましょう!
それでは、実際に腹痛でクリニックや病院を受診した時に、どんな質問や検査を受けるのか体験してみましょう。
あなたは36歳の男性で、仕事は会社員です。昨日の夕食後から、みぞおち付近(心窩部)に痛みが出現しました。自宅に置いてあった消化剤を飲んで、安静にしていましたが、朝方から吐き気が出て、2回くらい嘔吐しました。その後、痛みが、みぞおち付近から右の下腹部に移動してきた感じがありました。歩くとお腹に響く痛みがあり、とても出勤できる状態でないため、会社を休み、近くの病院を受診しました。

1)問診:どんなことを聞かれますか?
| 問診の内容 | |
|---|---|
| 主訴 | 主な症状 |
| 現病歴 | 症状の経過 |
| 既往歴 | 過去の病気や怪我 |
| 内服薬 | 現在内服している薬 |
| アレルギーの有無 | 薬、食物、金属など |
| 嗜好品 | お酒や煙草 |
| 家族歴 | 家族の病気 |

病院の受付窓口で手続きを済ませると、問診票を渡されました。中には、症状や経過、過去の病気や怪我(既往歴)、現在の内服薬やサプリメントの有無、薬・食物・金属アレルギーの有無、お酒や煙草などの嗜好品、家族の病歴(家族歴)、などを書き込むようになっています。その後に、外来担当医に呼ばれ診察が始まります。
・・・・・・・・・・・・・・・・・・・・・
医師:担当医の相模太郎です。よろしくお願いします。お腹が痛いとのことですが、いつ頃からどこに痛みが出ましたか?
患者:昨日の夕食後から、胃のあたり・・・みぞおち付近に痛みが出ました。でも、今一番痛いのはみぞおちではなくお腹の右下です。
医師:みぞおちの痛みは、突然強い痛みが来ましたか?それとも徐々に痛みが強くなってきましたか?
患者:はい、どちらかと言うと徐々に痛みが強くなってきた感じです。
医師:吐き気や嘔吐、それから下痢や便秘などはありましたか?
患者:痛みが出たあとに、気持ちが悪くなって2回吐きました。下痢はないですが、今日はまだ便は出ていません。
医師:最初はみぞおちの痛みで始まって、今は右下腹部が痛いようですが、痛みの場所が移動しましたか?
患者:はい。昨日の夜は、みぞおち付近が痛かったのですが、今は、痛みの場所が変わって、右の下腹部に痛みがあります。それに、動くと痛いというか響く感じがあり、歩くのも少し辛いので、今日は仕事を休みました。
医師:熱は出ましたか?
患者:自分では測っていませんでしたが、先ほど看護師さんに測ってもらったら37.6℃でした。
医師:なるほど、わかりました。ところで、今までに大きな病気や怪我などはありますか?また、普段飲んでいる薬やサプリメントなどはありますか?
患者:会社の検診で、コレステロールが少し高いと言われましたが、とくに治療はしていません。入院したこともありません。サプリメントを含め内服薬はありません。
医師:薬や食べ物あるいは金属などのアレルギーはありますか?
患者:花粉症はありますが、それ以外のアレルギーは無いと思います。
医師:お酒や煙草はいかがですか?
患者:お酒は好きで、毎日ワインをボトル半分くらい飲んでいます。煙草は吸っていません。
医師:血の繋がったご家族の中で、大きな病気をされた方はいらっしゃいますか?
患者:父親が、血圧が高く薬を飲んでいます。
・・・・・・・・・・・・・・・・・・・・・
病院を受診すると、色々聞かれることがあります。まずは、主訴といって、主たる症状です。今回であれば「腹痛」ですね。次に現病歴といって、いつ頃からどのような症状が始まって、どのような経過だったのか、詳しく聞かれます。病気の診断には最も重要な部分です。実は、医師が患者さんに質問するときのポイントがあります。それぞれの項目の頭文字をとってOPQRSTと言われています(表7)。
| 問診のポイント | |
|---|---|
| O(onset) | 発症様式 |
| P(palliative/provocative) | 寛解・増悪因子 |
| Q(quality/quantity) | 症状の性質・程度 |
| R(region/radiation) | 場所・放散の有無 |
| S(associated symptom) | 随伴症状 |
| T(time course) | 時間経過 |
急性腹症診療ガイドライン2025より引用
O(onset)は発症様式です。腹痛が突然、急激に強い痛みが出現したのか、それとも徐々に鈍い痛みを感じたのか、などによって病気の重症度や緊急度が異なることがあります。もちろん前者の急激な強い痛みの場合には、腹部大動脈瘤破裂などの血管の病気や消化管穿孔(胃・十二指腸、小腸、大腸などの壁が破れること)など、緊急性の高い病気の可能性が高くなります。
P(palliative/provocative)は寛解・増悪因子です。胃潰瘍では食事をした後に痛みが強くなることがあります。逆に十二指腸潰瘍では、空腹時に痛みが出現し、食後に痛みが軽快してきます。また胆石症では、脂肪分の多いものを食べた後に痛みが出現します。
Q(quality/quantity)は症状の性質・程度です。例えば、単純性腸閉塞では疝痛と呼ばれる周期的あるいは間欠的に差し込むような痛みが出現しますが、複雑性(絞扼性)腸閉塞では、持続的で激しい腹痛が出現します。
R(region/radiation)は場所・放散の有無です。胆嚢炎では、右上腹部(右季肋部)の痛みが出現します。急性虫垂炎の場合は、みぞおち付近に痛みが始まり、数時間後に右下腹部に痛みの部位が移動します。また、膵炎の場合は、腹痛とともに痛みが背中に広がります(放散)。
S(associated symptom)は随伴症状です。お腹の病気の症状としては、吐き気や嘔吐、吐血、下痢、血便、便秘、などがあります。腹痛とともに嘔吐や下痢がある場合はウイルスや細菌による感染性腸炎が疑われます。
T(time course)は時間経過です。以前から慢性的な腹痛があり、特に変化が無い場合には、例えば、機能性ディスペプシアや過敏性腸症候群などが考えられますが、時間の経過とともに徐々に症状が増悪している場合には、癌などの悪性疾患の可能性もあります。
次に聞かれるのは既往歴です。これも病気の診断には重要な情報となります。尿路結石や胆石、胃・十二指腸潰瘍の痛みなどの場合は、再発することがあるので、既往歴≒診断名となる場合があります。開腹手術の既往がある患者さんでは、術後の腸管癒着による腸閉塞の可能性が高くなります。その他にも、内服薬や各種アレルギーの有無、お酒や煙草などの嗜好品、ご家族の病気などについて聞かれます。
・・・・・・・・・・・・・・・・・・・・・
それでは、あなた(患者さん)の問診をまとめてみましょう。
①主 訴:腹痛
②現病歴:心窩部痛 ⇒ 嘔吐 ⇒ 右下腹部痛 歩行で痛みが増強 下痢(-)
③既往歴:脂質異常症(高コレステロール血症)
④内服薬:なし
⑤アレルギー:花粉症
⑥嗜好品:ワイン ボトル半分/日
⑦家族歴:父親が高血圧症
現病歴の中に、腹痛の原因となる病気を診断する大きなヒントがあります。特徴は、心窩部痛から始まった痛みが、時間経過のなかで右下腹部に移動してきていることです。実は、この痛みの移動が急性虫垂炎を疑わせる症状の一つなのです。
ここで腹痛の種類についてお話します。腹痛には、実は内臓痛、体性痛、関連痛という3種類があります。
内臓痛と言うのは、腸管などが伸展したり拡張、収縮したりすることで生ずる痛みです。特徴は、鈍い痛みが間欠的にきますが、痛みの場所がはっきりせず、お腹の正中(真ん中)付近に痛みを感じます。また、体を動かすことで痛みが和らぐことがあります。
体性痛は、お腹の腹膜の刺激による痛みです。内臓痛と異なり、病気のある場所に限局し、持続的で鋭い痛みとして感じます。歩行などの体動や咳などで痛みが増強する特徴があります。急性虫垂炎の症状の特徴として、最初は心窩部あるいは臍周囲に痛みが出現し、しばらくすると右下腹部に痛みが移動しますが、最初の腹痛が内臓痛で、後者の右下腹部痛が体性痛になります(図2)。
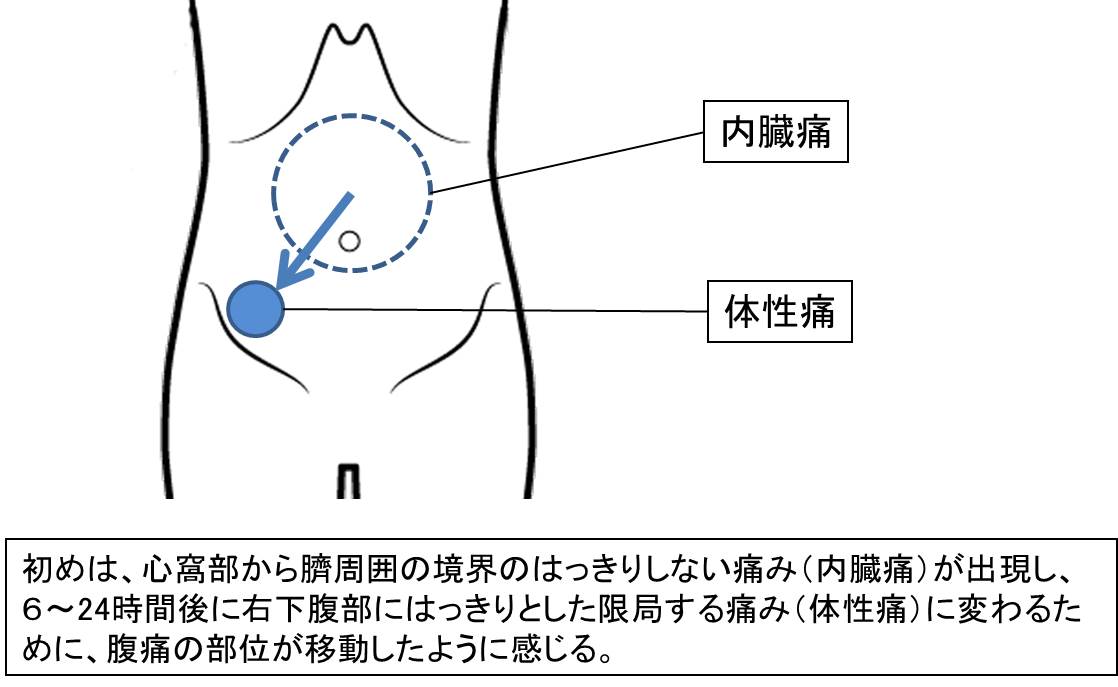
一方、関連痛と言うのは、内臓痛が生じた場合に同じ脊髄神経の支配する領域で、病気の部位から離れた場所に感じる痛みです。例えば、胆嚢は右上腹部(右季肋部)にあるのですが、胆嚢炎が生じた場合に、右季肋部痛以外に、右頸部から肩甲骨にかけて放散する痛みが出ることがあり、これを関連痛と言います。
2)身体診察:どんな診察を受けるのですか?
患者さんの診察は、実はドアを開けて診察室に入ってくるときからすでに始まっています。患者さんの表情や顔色、冷や汗などが無いか、歩行は可能か、などをチェックします。それから問診があり、その後に身体の診察に移ります。腹痛の患者さんでも、お腹の診察以外に、貧血や黄疸(皮膚が黄色くなること)がないか、心臓や肺に異常がないか、リンパ節の腫れや足の浮腫みなど全身の診察を行います。もちろん体温や血圧、脈拍数、呼吸数などもチェックします。
お腹の診察手技の中には、視診、聴診、打診、触診があります。診察は、通常、診察台に仰向けになって行いますが、鼠径部ヘルニア(いわゆる、脱腸)が疑われる場合には、立ったまま(立位)で診察を行います。まず視診は、お腹全体を眼で診察します。お腹に手術の傷痕がないか、膨隆していないかなどをチェックします。次に聴診器で腸の音(腸蠕動音)を聞きます。腹膜炎などでは、腸管の動きが悪くなり、腸蠕動音が聞こえなくなります。また腸閉塞では、金属音と言われる特徴的な音が聞こえる場合があります。聴診が終わると、次は打診と触診です。打診は指を使ってお腹を叩きます。お腹にガスが貯まっていると鼓音という音がします。また腹膜炎があると打診で痛みが強くなります。触診は手でお腹を触ります。腹筋が緊張している場合には、ここで患者さんに膝を曲げてもらい、お腹をリラックスさせます。お腹が軟らかいか硬いか、押した時に痛い場所がないか、腫瘤(しこり)が触れないかなどを診ます。腹膜炎があると筋性防御といって腹筋が反射的に緊張して硬くなることがあります。
お腹の診察以外に、肛門から指を入れて診察する「直腸診」という方法があります。肛門の病気はもちろん、前立腺肥大や前立腺癌、直腸癌の診断や骨盤内膿瘍などの診断に有用な診察手技です。
・・・・・・・・・・・・・・・・・・・・・
それでは、あなた(患者さん)の診察所見を診てみましょう。
①体温 37.6℃ 血圧130/80mmHg 脈拍78回/分
②貧血(-) 黄疸(-)
③胸部(肺・心臓):異常所見(-)
④腹部:腸蠕動音やや減弱 右下腹部に圧痛(+) 筋性防御(+)
⑤その他:頸部・腋窩・鼠径部のリンパ節腫大(-) 下腿浮腫(-)
発熱がありますが、お腹以外には異常所見はなさそうです。腸蠕動音がやや弱くなっているので、腸管の動きが良くないことが疑われます。右下腹部に押した時に痛みが出る「圧痛」があり、腹膜炎を示唆する「筋性防御」も認めています。
問診で急性虫垂炎が疑われていますが、虫垂が存在する右下腹部に圧痛と筋性防御がありますので、虫垂炎による腹膜炎の可能性が高そうですね。
3)検査:どんな検査がありますか?
| 検査の種類 |
|---|
| 血液・尿・便 |
| 胸部・腹部レントゲン |
| 心電図 |
| 超音波 |
| CT |
| MRI |
| 上部消化管内視鏡 |
| 下部消化管内視鏡 |
| など |

問診と身体診察から、可能性のあるいくつかの病気が絞られます。その上で、確定診断を導くためにいくつかの検査を行います。検査の種類にはたくさんありますので、その中から疑われる病気の診断に必要な検査を選択します。
①血液・尿・便検査
血液検査では、貧血や炎症所見の有無、肝臓や腎臓に異常がないかなどをチェックします。尿検査は、尿に血液や蛋白が混じっていないか、白血球や細菌が多くないかを調べます。便検査では、便に血液が混じっていないか、あるいは感染性腸炎が疑われる場合には、その原因となるウイルスや細菌の有無を検査します。また、血液ガス分析といって、血液中の酸素や二酸化炭素の量、あるいはpHや乳酸値などを測定することもあります。また、妊娠が疑われる場合は妊娠反応なども検査する場合があります。
②胸部・腹部レントゲン検査
腸閉塞や消化管穿孔、尿路結石や消化管異物などが疑われる場合に有用です。
③心電図
心筋梗塞の患者さんも時に心窩部痛を訴える場合があります。また上腸間膜動脈閉塞症などの血管が詰ってしまう病気では、心房細動と言う不整脈が原因となる場合があります。
④超音波検査
腹痛の原因を調べるスクリーニング検査として非常に有用な検査です。腹部大動脈瘤破裂や腸閉塞、急性胆嚢炎、急性虫垂炎など、多くの病気の診断が可能です。レントゲンの検査と異なり放射線被ばくがありませんので、とくに妊婦さんをはじめ若い女性や小児の患者さんにとって有益な検査です。
⑤CT検査
放射線の被ばくはありますが、腹痛の診断には極めて有用な検査です。腹痛のなかでも、とくに急にお腹が痛くなり、外科的な処置や手術を考慮しなければいけない急性腹症と言われる病気のすべての患者さんに適応となります。
⑥MRI検査
超音波やCT検査で確定診断が得られない婦人科の病気や、超音波検査のみでは診断が困難な妊婦さんの場合には有用な検査となります。
⑦上部消化管内視鏡検査
逆流性食道炎や胃・十二指腸潰瘍、食道癌や胃癌の診断に有用です。
⑧下部消化管内視鏡検査
感染性腸炎や虚血性腸炎、大腸憩室、炎症性腸疾患(潰瘍性大腸炎・クローン病)、大腸癌などの診断に有用です。
・・・・・・・・・・・・・・・・・・・・・
それでは、あなた(患者さん)の検査所見を診てみましょう。まず、血液検査と超音波検査を行いました。
①血液検査:白血球数 14.000/㎕ CRP1.0mg/dl その他の項目はすべて正常値
②超音波検査:右下腹部に腫大した虫垂(+) 虫垂の横径(幅)約12㎜
血液検査で白血球数が増多しています。正常範囲は3.500~9.000/㎕位です。白血球数が増えているというのは、身体のどこかに炎症があることを示唆しています。CRPも身体に炎症があると上昇してきます。基準値が0.3㎎/dl以下ですので、若干上昇しています。
問診や身体診察で急性虫垂炎が疑われていますので、虫垂が炎症で腫れていないかどうかを、まず超音波検査で確認します。正常の虫垂は、長さが5~7㎝位で横径(幅)が4~5㎜位の管状の細長い臓器です。炎症をきたすと腫れてきてソーセージのような形に見えることがあります。今回の超音波検査では、虫垂の横径(幅)が約12㎜なので、正常に比べかなり大きく腫大しています。腹痛の原因は、急性虫垂炎で間違いないですね。
4)治療:どんな治療法がありますか?
治療方法には大きくは内科的治療と外科的治療があります。同じ病名でも病態により治療法の選択が変わります。例えば、胃・十二指腸潰瘍は胃酸の分泌を抑える薬などを中心とした内科的な薬物治療が行われます。しかし、潰瘍が増悪して穴が開いた場合には消化液や食物が漏れて急性腹膜炎をきたしますので、緊急手術が必要になります。腸の癒着が原因となる開腹術後の癒着性単純性腸閉塞では、食事を止めて輸液を行いながら胃や腸の中の内容を細いチューブで抜いてあげる腸管内減圧療法を行います。この治療で良くならない場合は、外科的な手術治療に変わります。同じ腸閉塞でも複雑性(絞扼性)腸閉塞の場合は、腸が壊死してしまうので、緊急手術が必要になります。頻度の高い急性腹症の代表的疾患である急性虫垂炎も、病状により治療方法が異なります。抗菌薬による内科的治療と外科的な手術治療があり、手術治療の中にも、緊急手術あるいは一旦抗菌薬で炎症を抑えてから数ヶ月後に計画的に行う待機手術があります。手術方法にも、通常の開腹手術や腹腔鏡下手術がありますが、病気やその病態に合わせ、より安全で有益な方法が選択されることになります。
それでは、あなた(患者さん)の治療はどうなったでしょうか?
担当医は、抗菌薬による内科的治療と外科的な手術治療について患者さんに説明しました。お腹の診察所見では腹膜炎を疑わせる筋性防御があり、患者さんも痛みが徐々に悪化してきていることから、手術治療を選択しました。手術は、腹腔鏡による虫垂切除術を受け、術後5日目に無事退院になりました。